Воспаление уха: Причины, симптомы, лечение
С этим заболеванием хоть раз в жизни сталкивались почти все, но особенно тяжело смотреть, как мучается маленький ребёнок. Вдруг начинает ни с того ни с сего пронзительно плакать. Попытка проглотить любимую кашу снова вызывает плач. Малыш не может спать, пытается удобнее устроиться на подушке, но у него это не получается. Это отит - воспаление уха. Тот, кто перенёс недуг, знает, как стреляет в ухе. Как помочь себе или малышу, как не пропустить осложнения заболевания, мы беседуем с заведующим кафедрой ЛОР-болезней Медицинского университета, профессором Сергеем Вахрушевым.
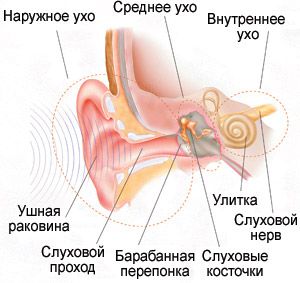
Подавляющее большинство заболеваний уха относится к группе воспалительных и имеет общий термин - отит (otitis; от греч. otos - ухо и суффикса -itis).
В анатомическом строении уха выделяются три отдела:
наружное ухо: ушная раковина, наружный слуховой проход, барабанная перепонка;
среднее ухо: барабанная полость с тремя слуховыми косточками;
внутреннее ухо: костный и перепончатый лабиринт.
Соответственно, отит - воспаление уха - бывает наружным, средним и внутренним, последний обычно называют лабиринтит.
Наружный отит. Заболевание связано с образованием воспалительных инфильтратов или нагноений либо на ушной раковине, либо в наружном слуховом проходе, часто с образованием фурункулов. Причинами наружных отитов являются инфекции, укусы насекомых, расчёсы и мелкие травмы, ожоги и отморожения. Происходит инфицирование волосяных фолликулов и сальных желез наружного слухового прохода. Пациент жалуется на боль в ухе, сменяющаяся выраженным зудом, боль усиливается при надавливании на ушную раковину или при её потягивании. Увеличиваются заушные лимфатические узлы; возникает болезненность при открывании рта, ощущение заложенности уха. Врач обнаружит отёчность и красноту кожи наружного слухового прохода; гнойное отделяемое из слуховой трубы с неприятным запахом.
Наружный отит лечат, как правило, амбулаторно. Все препараты назначаются только после осмотра врачом-отоларингологом и при отсутствии нарушения целостности барабанной перепонки. Антибиотики и сульфаниламидные препараты используются только при нарастающей интоксикации и выраженном воспалении. В остальных случаях показана местная терапия: ушные капли с противовоcпалительным, обезболивающим действием, введение в наружный слуховой проход марлевых турунд, смоченных камфорным или борным спиртом, физиотерапевтические процедуры, витаминотерапия. При гноетечении промывают слуховой проход дезинфицирующими растворами, назначают капли с антибиотиками.
Наружный отит у детей встречается довольно часто. Причиной может стать попадание инфекции в кожу наружного слухового прохода, когда при чистке ушей или расчесывании волос возникают микротравмы. При этом кожа вокруг слухового прохода краснеет, а сам проход щелевидно сужается за счёт отёка. Нередко там появляется полупрозрачное отделяемое. У ребёнка при сниженном иммунитете может развиться и фурункул. Снаружи он не виден, однако его наличие можно предположить по косвенным признакам: боль в ухе, которая усиливается при дотрагивании и жевании и увеличение околоушных лимфатических узлов.
Тактика лечения зависит от общего состояния ребенка. При лёгком течении заболевания можно ограничиться местным лечением в домашних условиях - примочками, мазями, бальзамами. В тяжёлых случаях - поднимается температура, появляется озноб, ребёнок отказывается от пищи - показана госпитализация в стационар и добавление к местному лечению общей антибактериальной, противовоспалительной терапии. Во всех случаях препараты должен назначать врач, самолечение недопустимо.
Средний отит. Среди общего числа больных с различными заболеваниями ЛОР-органов острый средний отит диагностируется до 30 процентов случаев.
При средних отитах поражается пространство между барабанной перепонкой и внутренним ухом. Воспалительный процесс развивается в тканях барабанной полости, слуховой трубы и сосцевидного отростка.
Наиболее частыми возбудителями средних отитов являются кокки, в том числе и пневмококки, стафилококки, а также другие патогенные бактерии. Попадают они в среднее ухо чаще всего через слуховую (Евстахиеву) трубу, соединяющую среднее ухо с носоглоткой, со слизистой оболочки задней стенки глотки. Там развивается вирусное или бактериальное воспаление, а при кашле, чихании или неумелом сморкании микробы попадают в среднее ухо, где и развивается воспаление. То есть чаще средний отит - это осложнение ОРВИ. Реже инфекция попадает в среднее ухо через повреждённую барабанную перепонку при её травме. В этом случае говорят о травматическом среднем отите. Сравнительно редко встречается третий путь проникновения инфекции в среднее ухо - гематогенный. Он возможен при таких инфекционных заболеваниях, как грипп, скарлатина, корь, тиф, туберкулёз и др.
У детей средний отит чаще возникает на фоне ОРВИ при ослабленном иммунитете, недоношенности. А также - у малышей, находящихся на искусственном вскармливании и поэтому лишенных защитных материнских антител, передаваемых с грудным молоком. У детей раннего возраста слуховая труба широкая и короткая, что значительно облегчает путь микроба из воспалённой носоглотки в среднее ухо. К тому же малыши первого года жизни преимущественно находятся в горизонтальном положении, что затрудняет отток слизи наружу и способствует её застою в носоглотке. У грудничков причиной отита может стать попадание смеси или грудного молока из носоглотки в среднее ухо.
Нюанс
Исследования показали, что дети, живущие рядом с курильщиками, более подвержены бронхитам, пневмонии и инфекциям среднего уха (отитам). Доказано, что, если ребёнок вдыхает вторичный табачный дым, как минимум, один час в неделю, риск того, что он заболеет средним отитом, повышается в четыре раза.
***
По течению различают острый и хронический средний отит. По виду воспаления - катаральный, гнойный, экссудативный, с образованием воспалительного или геморрагического выпота.
Острый средний отит
У взрослых острый средний отит начинается, как правило, с ощущения заложенности и шума в ухе - это стадия катарального экссудативного воспаления. При низком иммунитете воспаление переходит из катарального в гнойное. Начинает повышаться температура, появляется боль в ухе, интенсивность её нарастает, вплоть до нестерпимой. Боль отдаётся в зубы, шею, глотку, глаз; отмечается снижение слуха. Если скопившийся в полости гной прорывает барабанную перепонку, боль ослабевает, начинается гноетечение из уха, температура нормализируется. В дальнейшем воспаление купируется, перфорация закрывается рубцом.
Ребёнок раннего возраста не может сказать о боли в ухе. Он пронзительно кричит, трётся о подушку головой, иногда скрежещет зубами, не может уснуть. При одностороннем поражении малыш стремится занять вынужденное положение, лёжа на больном ухе, иногда тянется к нему рукой, отказывается от пищи, так как сосание и глотание усиливают болевые ощущения. Установить сторону поражения можно, если аккуратно надавить на козелок - выступ, находящийся впереди слухового прохода. На стороне поражения будет возникать болевая реакция, ребёнок заплачет и попытается отвернуться от раздражителя. К тому же у ребёнка повышается температура тела, он быстро утомляется, периоды беспокойства сменяются вялостью, заторможенностью, возможны рвота, понос.
У детей острый средний катаральный отит может уже в первые сутки с начала заболевания перейти в гнойный. Он характеризуется гноетечением из уха, что указывает на разрыв барабанной перепонки и является показанием к оказанию срочной медицинской помощи. Ребёнку необходимо заложить в наружный слуховой проход сухую ватную турунду, обязательно надеть шапочку и отправляться к врачу.
Диагноз острого среднего отита устанавливается врачом-отоларингологом на основании жалоб пациента, характерного внезапного начала заболевания, результатов отоскопии и исследования слуха. Отоскопия - осмотр наружного слухового прохода и барабанной перепонки с помощью осветительного прибора, лобного зеркала (рефлектора) и набора ушных воронок. Во многих клиниках для диагностики отита используют эндоскопическое оборудование, когда информацию о состоянии среднего уха можно увидеть на экране монитора, сфотографировать и отслеживать динамику лечения отита. Проводится также выявление заболеваний носоглотки, которые спровоцировали развитие среднего отита.
Как его лечат?
Средний острый отит у взрослых чаще лечат амбулаторно. Для предупреждения осложнений назначают постельный режим и полный покой. При терапии учитываются степень выраженности воспалительной реакции, стадии процесса, сопутствующая патология. Все назначения должен делать лечащий ЛОР-врач. Самолечение может привести к тяжёлым осложнениям среднего отита.
При катаральном отите прежде всего следует устранить боль в ухе и улучшить проходимость слуховой трубы - уменьшить отёк её слизистой. Для устранения выраженного болевого синдрома назначаются препараты, обладающие обезболивающим и противовоспалительным действием, в том числе и ушные капли, для уменьшения отёчности слизистой оболочки верхних дыхательных путей - сосудосуживающие капли в нос. Эффективны сухие тепловые процедуры в области уха, поскольку тепло активизирует крово- и лимфообращение в очаге воспаления, а также дополнительную выработку защитных клеток крови. Применяют тепло в виде согревающих полуспиртовых компрессов, грелки, лампы синего света или физиопроцедуры: соллюкс, УВЧ.
При гнойном остром отите к болеутоляющим средствам и сосудосуживающим каплям в нос добавляется обработка слухового прохода с тщательным и систематическим удалением гноя из уха и применением дезинфицирующих вяжущих средств для воздействия на слизистую оболочку среднего уха. Местная терапия проводится параллельно с антибактериальной после определения чувствительности микрофлоры. При гноетечении тепловые компрессы противопоказаны! Ушные капли только по назначению врача: если при разрыве барабанной перепонки капли попадут в полость среднего уха, они могут вызвать повреждение слуховых косточек или привести к поражению слухового нерва, что повлечёт тугоухость. В связи с тем, что отиты чаще развиваются у ослабленных людей, страдающих выраженным иммунодефицитом, проводят стимуляцию защитных сил организма. С этой целью используют поливитамины, особенно группы А, Е, С и P. Частью комплексной терапии при остром среднем отите является физиотерапия, наиболее часто применяют терапию гелий-неоновым лазером.
У детей при первых подозрениях на заболевание уха необходимо вызвать на дом педиатра или лор-врача. Принципы лечения те же, что и у взрослых, но, учитывая очень быстрое развитие осложнений при отите у детей, антибиотики при катаральном отите или гнойном отите назначают сразу, особенно малышам в возрасте до двух лет.
Родителям на заметку
Компрессы. Требуется взять четырёхслойную марлевую салфетку, размер которой должен выходить за пределы ушной раковины на полтора-два сантиметра, посередине сделать прорезь для уха. Салфетку нужно смочить в спиртовом растворе или водке, отжать, наложить на область уха, ушную раковину поместить в прорезь. Сверху наложить компрессную (вощёную) бумагу размером несколько больше марли, и накрыть куском ваты размером, превышающим размер бумаги. Всё это можно закрепить платком, повязанным на голову ребёнка. Компресс следует держать три-четыре часа.
Ушные капли. Прямое закапывание ушных капель опасно. Вместо этого необходимо сделать из сухой ваты турунду, аккуратно вставить её в наружный слуховой проход и капать на вату тёплое лекарство три-четыре раза в день. Порция капель должна быть нагрета до температуры тела (36,6 градуса). Можно, например, нагреть пипетку в горячей воде, а потом набрать в неё лекарство.
Для обеспечения у ребёнка свободного носового дыхания требуется освобождать носовые ходы от слизи с помощью специального отсоса-груши или жгутиков, скрученных из ваты и смоченных в детском масле.
На голову малышу следует надеть платок или чепчик, чтобы в течение дня его уши были в тепле. Во время болезни купать ребёнка не рекомендуется, но можно обтирать его. Гулять с крохой разрешается после того, как у него исчезнет боль в ухе и нормализуется температура. При этом на прогулке малыш обязательно должен быть в шапочке.
Хирургические методы лечения. Если не удаётся остановить воспаление консервативными методами, гной из барабанной полости может распространиться в полость черепа. И тогда возможно развитие менингита или абсцесса мозга. Чтобы избежать таких тяжёлых последствий, делают парацентез - хирургическим путём вскрывают барабанную перепонку и откачивают гнойные массы. Затем через катетер вводят лекарственные средства в полость среднего уха.
Нюанс
Для профилактики отита желательно как можно дольше обеспечивать совсем младенцам питание грудным молоком, поскольку оно является источником основных защитных сил маленького организма.
При кормлении лучше держать младенца ближе к вертикальному положению, во избежание заброса жидкости в ухо через слуховую трубу.
***
Хронический средний отит
Заболевание чаще является вторичным. Либо когда развиваются хронические воспалительные заболевания носоглотки, придаточных пазух. Либо как следствие неадекватной антибактериальной терапии при лечении острых воспалительных заболеваний уха.
У детей хронический отит развивается при низком иммунитете, развитию которого способствуют такие недуги, как выраженный рахит, сахарный диабет, частые насморки, аденоиды, искривление перегородки носа.
Когда инфекционное воспаление в среднем ухе продолжается в течение нескольких недель и даже более, в барабанной перепонке формируется отверстие. Больные жалуются на снижение слуха, ощущение заложенности и “переливании жидкости” в ухе. Врач обнаружит истечение из уха слизистого отделяемого или гноя с неприятным запахом, мутность и втянутость барабанной перепонки.
Если заболевание не лечат и воспалительная жидкость длительно находится в полости среднего уха, развивается хронический адгезивный (слипчатый) средний отит с нарушением проходимости слуховых труб. Происходит формирование соединительной ткани, образуются спайки и рубцы и в самой полости среднего уха, и в слуховых трубах. Нарушается подвижность слуховых косточек, понижая тем самым проводимость звука — человек глохнет, кроме шума в ушах ничего не слышит.
Диагностику хронического инфекционного гнойного среднего отита проводят на основании жалоб, данных об инфекционных заболеваниях верхних дыхательных путей, результатах отоскопии. В некоторых случаях назначают рентгенографию височных костей и посев отделяемого из уха для определения чувствительности к антибиотикам.
Консервативное лечение проводят при свободном оттоке гноя и доступе медикаментов через перфорационное отверстие в барабанной перепонке к слизистой оболочке среднего уха. Если отверстие закрыто грануляциями, их удаляют хирургическим путём, затем вводят препараты в полость среднего уха после тщательного удаления гноя. Когда воспаление купируется, при адгезивном отите проводят продувание ушей, вводят в барабанную полость протолитические ферменты, делают вибро- и пнесмомассаж. При временном эффекте этих методов и нарастающей глухоте проводят пластические хирургические операции среднего уха.
Внутренний отит — лабиринтит
При внутреннем отите воспалительному процессу подвергается лабиринт — структурный компонент улитки. Инфицирование может произойти вследствие распространения воспалительного процесса из среднего уха или мозговых оболочек, а также с кровью из очагов инфекции: синуситов, гайморитов и тому подобное. Предрасполагающими факторами служат: сниженный иммунитет, частые воспалительные заболевания среднего уха, аномалии развития ушного хода, выраженное переохлаждение организма.
При этом заболевании к жалобам на выраженный шум в ушах и понижение слуха, вплоть до глухоты, присоединяются жалобы на боли в ухе, усиливающиеся при резких движениях, головокружение, нарушения равновесия, тошноту и рвоту.
Дети чаще страдают воспалением внутреннего уха. Насторожиться надо, если у ребёнка при среднем отите развивается спонтанный нистагм — непроизвольные движения глазного яблока в сторону.
Для подтверждения диагноза внутреннего отита делают рентген височковой области, где обнаруживают наличие гнойного воспаления во внутреннем ухе, электронистагмографию — регистрации движений глазных яблок; компьютерную томографию, магнитно-резонансное исследование. Для выявления нарушения функции слухового нерва проводят аудиометрию и специальные тесты. При проведении пальцево-носовой пробы, больной не будет попадать в кончик носа, потому что нарушены вестибулярные зоны во внутреннем ухе.
При внутреннем отите необходима срочная госпитализация. Начинают лечение с консервативной терапии антибиотиками широко спектра действия, инфузионной противовоспалительной терапии, назначают мочегонные средства и витамины. Если гнойный процесс не купируется, вынуждены проводить хирургическое лечение: чаще всего проводится трепанация с санацией и очищением очага нагноения. В тяжёлых случаях производится удаление лабиринта внутреннего уха.
Если лечение было проведено несвоевременно или в недостаточном объёме, то развиваются такие серьезные осложнения, как менингит, парез или паралич лицевого нерва, полная глухота.
В тему
Профилактика отитов включает комплекс мер, которые повышают иммунитет, закаливают организм. В неё также входят правила общей гигиены и исключение факторов, снижающих защитные силы организма, в первую очередь переохлаждение.
Правильное питание, когда в рацион обязательно включаются овощи, фрукты, ягоды, желательно, произрастающие в данной местности.
Ежедневная утренняя зарядка и обтирание тела прохладным влажным полотенцем.
Прогулки и занятие спортом на свежем воздухе, загорание на солнце, обливание холодной водой — всё это повышает иммунные силы организма.
Одежда должна быть по сезону. В этом отношении опасны те периоды года, когда утром прохладно на улице, а днём жарко. При этом организм испытывает повышенные нагрузки в виде значительных перепадов температуры тела и может легко заболеть любым простудным заболеванием.
К местным профилактическим мерам относят: гигиенический уход за наружными слуховыми проходами, слежение за чистотой полости рта, своевременное лечение любых простудных заболеваний верхних дыхательных путей.
Не стоит думать, что болезненность в ухе, как и насморк, пройдёт сама, без лечения. Обращение к врачу обязательно, так как при затягивании процесса может возникнуть распространение инфекции на более глубокие структуры уха и головной мозг. Кроме того, существует угроза снижения слуха вплоть до глухоты.



















