Глаукома: симптомы, причины и лечение
 Тёмная, жёлтая, зелёная вода...
Тёмная, жёлтая, зелёная вода...
Одна из самых тяжёлых болезни глаз — глаукома. Это хроническое прогрессирующее заболевание глаз, приводящее к необратимому поражению зрительного нерва и проявляющееся постепенным ухудшением зрения, вплоть до полной его потери. Рассказывает сотрудник Красноярской краевой офтальмологической больницы имени профессора П. Г. Макарова, врач высшей категории, к.н.м. Валерий ГАРЬКАВЕНКО.
К сожалению, это заболевание довольно распространённое. Им страдают преимущественно люди старшего возраста. Хотя недуг может поразить и новорождённых — это врожденная глаукома, и молодых людей в 19—20 лет — юношеская глаукома. Болеют этим заболеванием примерно пять человек из тысячи. В Красноярском крае страдают глаукомой более 14 тысяч человек. Это только зарегистрированные больные, но их гораздо больше.
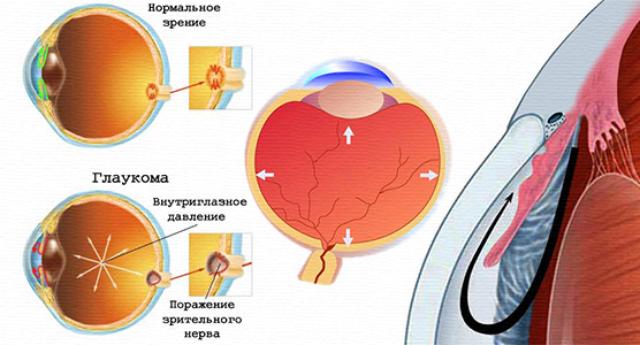
Для нормального функционирования глаза необходим постоянный интенсивный обмен веществ. В прозрачных структурах глаза — роговице, хрусталике — нет сосудов. Доставка питательных веществ и удаление продуктов жизнедеятельности происходит в них благодаря прозрачной внутриглазной жидкости, которая постоянно омывает их. Объём проходящей через глаз жидкости в десятки раз превышает объём самого глаза, примерно 200 миллилитров жидкости обменивается в глазу за сутки. Внутриглазная жидкость образуется в глазу в цилиарном теле, затем поступает в заднюю камеру глаза и через зрачок переходит в переднюю камеру. Вся периферическая часть последней называется углом передней камеры. По всему круговому периметру в передней стенке угла есть полость, называемая Шлеммовым каналом. Внутренняя стенка канала имеет пористую структуру — переплетённые волокна — трабекулы. Попав в переднюю камеру глаза, внутриглазная жидкость просачивается через трабекулу в Шлеммов канал, а из него по мелким сосудам оттекает в венозные сплетения, которые и являются конечным пунктом оттока водянистой влаги. Циркуляция внутриглазных жидкостей обеспечивает нормальный уровень внутриглазного давления (ВГД), необходимого для поддержания постоянной шаровидной формы глаза, а также питания всех прозрачных тканевых структур глаза. Для нормальной работы светочувствительных клеток ВГД должно быть в пределах 16—25 мм ртутного столба. Постоянство ВГД обеспечивается равновесием между количеством жидкости, поступающей в глаз и оттекающей из глаза.
Если нарушится равновесие: внутриглазной жидкости образуется больше нормы или нарушается её выведение через дренажную систему, — количество жидкости в глазу увеличивается. Её накопление вызывает повышение ВГД. Высокое ВГД — свыше 27 мм ртутного столба — действует пагубно прежде всего на волокна зрительного нерва: нарушается их кровоснабжение, питание, снижается зрительная функция. При очень высоком ВГД волокна гибнут, человек теряет зрение. Самое плохое — утратившиеся функции не восстанавливаются. И вернуть зрение ослепшему невозможно! Недаром глаукому в народе называют тёмной, жёлтой, зелёной водой.
Заболевание известно с древних времен. Но до настоящего времени причина заболевания не установлена. Глаукома является полиэтиологичным, то есть многопричинным недугом.
Глаукома бывает врождённая и приобретённая. Врождённая глаукома связана с нарушениями развития глаза в эмбриональном периоде развития. Часто — это внутриутробные инфекции: краснуха, грипп, токсоплазмоз, паротит, реже — хронические заболевания матери, например, тяжёлая эндокринная патология.
Приобретённая глаукома делится на первичную, когда заболевание развивается самостоятельно, и вторичную, как осложнение тяжёлых заболеваний — сахарного диабета, гипертонии, атеросклероза, а также травм и воспалительных болезней самого глаза.
Общепринятыми причинами первичной глаукомы считается преждевременное старение тканей и структур глаза, особенно его сосудистой системы. Важную роль в возникновении заболевания играет наследственность. Если у ваших родственников — родителей, бабушек и дедушек, сестёр и братьев — была глаукома, вам надо быть особенно бдительными и регулярно обследоваться у офтальмолога. Спровоцировать развитие глаукомы могут психические травмы, сильное нервное перенапряжение, алкогольная и никотиновая интоксикация.
Специалисты различают несколько форм приобретённой глаукомы. Наиболее распространены открытоугольная и закрытоугольная. Отличаются они друг от друга анатомическими особенностями и, вследствие этого, признаками и развитием заболевания.
Открытоугольная глаукома. Это наиболее распространённая форма глаукомы.
Внутриглазная жидкость из-за негативных изменений в фильтрующем коллекторе — трабекуле — начинает оттекать очень медленно, хотя угол передней камеры глаза между роговицей и радужкой открыт и коллектор — Шлеммов канал — открыт, но функционирует неполноценно. Идёт постепенное накопление внутриглазной жидкости, медленно нарастает ВГД, и также медленно прогрессирует болезнь. Коварство глаукомы при таком развитии заключается в том, что она протекает безболезненно и незаметно для больных. Поэтому обращаются к врачам поздно, при значительно сниженном, а точнее, утраченном зрении.
Несмотря на отсутствие симптомов на ранних стадиях заболевания, в зрительном нерве могут происходить необратимые повреждения. Поэтому при любом подозрении на повышение ВГД — к офтальмологу. Только врач после обследования может подтвердить диагноз глаукомы.
Закрытоугольная глаукома. Встречается реже, развивается, когда угол, в котором расположен Шлеммов канал — коллектор отвода жидкости, прикрыт или закрыт полностью другой гранью угла — радужной оболочкой. Закрытие угла может быть обусловлено особенностями строения глаза. Например, мелкая передняя камера или узкий угол или большой хрусталик. Эта форма глаукомы протекает в виде приступов. Спровоцировать приступ может длительное нахождение в тёмном помещении или сумерках, большое количество выпитой жидкости, эмоциональное напряжение. В зависимости от того, как быстро и насколько высоко поднялось ВГД, такой силы приступ и будет. Первые приступы чаще незначительные, проходящие самостоятельно. Но проходит какое-то время, и приступ обязательно повторится большей силой. При резком повышении ВГД до 40—50 мм ртутного столба развивается острый приступ глаукомы, который имеет очень характерные признаки.
Как проявляется острый приступ глаукомы? Обычно ночью или в ранние утренние часы появляется чувство тумана, дыма. Одновременно появляется и усиливается боль в глазу, которая переходит на соответствующую половину головы и височную область. Эта боль не снимается никакими обезболивающими препаратами. Нередко во время приступа могут появиться тошнота, рвота, боли в сердце. Глаз краснеет, становится твёрдым как камень, зрачок расширяется. Зрение в больном глазу резко падает. Острый приступ закрытоугольной глаукомы часто принимают за мигрень, зубную боль, острое желудочное заболевание, менингит и даже инфаркт миокарда потому, что больной жалуется на очень сильную головную боль, отдающую в ключицу, общую слабость, не упоминая о глазе. В таком случае он может остаться без помощи, столь необходимой в первые часы возникновения приступа. Потому что закрытоугольная глаукома очень скоротечная, при очень высоком ВГД глазной нерв погибает в течение полутора-двух суток. Нельзя ждать и ничего не делать. Необходимо вызвать скорую помощь или самому обратиться к офтальмологу своей поликлиники или в травмпункт Красноярской краевевой клинической офтальмологической больницы имени проф. П. Г. Макарова, который работает круглосуточно. Вам окажут адекватную помощь. Если в течение ближайших часов после развития приступа не снизить давление с помощью медикаментозных средств или хирургическим путём, глазу грозит безвозвратная потеря зрения!
В тему
Нелеченная глаукома
Если глаукома остаётся невыявленной в течение длительного времени, то впоследствии возможно появление описанных ниже симптомов.
Основным из них является ухудшение периферического зрения. Человек хорошо видит прямо перед собой, но объекты, расположенные сбоку и под углом, может не замечать. Возможно также появление полупрозрачного или непрозрачного пятна в поле зрения.
Пациент может отмечать снижение темновой адаптации, заключающееся в ухудшении зрения при быстром переходе из ярко освещённого помещения в затемнённое.
__Признаки повышения ВГД: __
— наличие радужных кругов при взгляде на источник света — лампочку или автомобильную фару;
— периодическое затуманивание или задымление зрения — все предметы как в тумане или в дыму;
— выпадение поля зрения, уменьшение кругозора — не видно некоторых предметов с височной или носовой стороны;
— чувство дискомфорта в глазу — ощущение тяжести, напряжения, незначительных резей, иногда несильных болей вокруг глаз.
Насторожить должна частая смена очков для чтения — обычно возрастная смена происходит через четыре-пять лет, а при глаукоме — чаще.
***
Глаукома — болезнь коварная. Многие люди, имеющие это заболевание, не подозревают о нём, поскольку отсутствуют типичные симптомы. Поэтому с определённого возраста нужно следить за состоянием глаз. О диагностике, лечении и профилактике глаукомы, последствия которой могут привести к неизлечимой слепоте, рассказывает сотрудник Красноярской краевой офтальмологической больницы имени профессора П.Г. Макарова, врач высшей категории, к.н.м. Валерий ГАРЬКАВЕНКО.
Очень важно уже в 40 лет исследовать внутриглазное давление (ВГД) — о нём мы подробно рассказывали в прошлом материал — и продолжать обследование один раз в три года. При достижении 60-летнего возраста обследование рекомендуется проводить один раз в год. Рассмотрим существующие варианты диагностики.
1. Офтальмологические исследования.
Тонометрия — измерение глазного давления. Высокое ВГД — зачастую первый признак наличия болезни. В некоторых случаях перед измерением в глаза закапываются обезболивающие капли. С помощью специального прибора — тонометра — измеряется сопротивление роговицы давлению. Нормальным считается ВГД от 10 до 21 мм рт. ст. У небольшого числа пациентов верхняя граница нормального ВПД составляет 26 мм рт. ст.
Гониоскопия позволяет получить чёткое представление о состоянии угла передней камеры глаза для определения типа глаукомы. Использование зеркальной линзы даёт возможность осмотреть угол передней камеры и установить наличие открытоугольной, если угол функционирует недостаточно эффективно, или закрытоугольной, если угол хотя бы частично закрыт, глаукомы.
Офтальмоскопия — осмотр диска зрительного нерва для выявления признаков его повреждения, выполняется с использованием офтальмоскопа — инструмента, позволяющего рассмотреть внутреннюю структуру глаза в увеличении. Зрачок при этом расширяют при помощи специальных капель. При глаукоме изменяется внешний вид диска глазного нерва.
Периметрия выявляет “тёмные” пятна в поле зрения. Исследование выполняется с помощью прибора чашеобразной формы, называемого периметром. В работу прибора может быть встроен компьютер. Проверяются поочерёдно оба глаза, прикрывая повязкой глаз, который не исследуется. Пациент должен смотреть строго прямо на метку. Компьютер подаёт сигнал, и внутри прибора в произвольном порядке вспыхивают светящиеся точки. Пациент должен нажимать на кнопку, когда их увидит. Результаты исследования покажут наличие и локализацию “тёмных” пятен в поле зрения. Часто пациент сам их не замечает. Периметрия обычно проводится каждые 6—12 месяцев для мониторинга изменений.
Пахиметрия — это измерение толщины роговицы. Этот показатель может влиять на точность измерения ВГД. Если роговица очень толстая, то ВГД в действительности будет выше, чем по данным тонометрии, то есть возможна гипердиагностика. И, наоборот, при очень тонкой роговице результат измерения ВГД будет ниже или нормальным, что может привести к недооценке состояния.
Ежегодно около 100 красноярцев становятся инвалидами по зрению, из них 40 человек — абсолютно слепыми. Это результат позднего обращения к врачам.
2. Общее обследование.
Клинический анализ крови, анализ крови на сахар, биохимический анализ крови, консультации терапевта, кардиолога, невропатолога, эндокринолога для выявления сопутствующей патологии, которая может спровоцировать начало или развитие осложнений у больных глаукомой.
От глаукомы нельзя вылечиться, можно только приостановить течение болезни. Основная задача лечения — снизить ВГД до приемлемого уровня, что достигается двумя способами: снижение продукции внутриглазной жидкости и улучшение оттока жидкости. Оптимизм внушает тот факт, что течением глаукомы можно управлять при раннем её выявлении, и благодаря консервативному и/или хирургическому лечению большинство больных глаукомой не теряют возможности видеть.
В настоящее время существуют три метода лечения заболевания: медикаментозное (консервативное), лазерное и хирургическое.
Лечение глаукомы традиционно начинают с применения лекарственных препаратов — глазных капель, снижающих внутриглазное давление. Существует несколько групп таких препаратов, механизм действия их различен: одни увеличивают отток внутриглазной жидкости, другие уменьшают её выработку, наконец, третьи имеют смешанный механизм действия. Лечение подбирает только врач, поскольку некоторые препараты имеют много противопоказаний. Назначают их в режиме постоянного закапывания. Этими препаратами больные должны пользоваться постоянно, тщательно соблюдать тот режим, который подобрал врач. Самовольно прекращать лечение нельзя.
Такие больные должны обязательно находиться под постоянным диспансерным наблюдением офтальмолога, который будет периодически контролировать ВГД, то есть проверять, помогают ли данные капли удерживать ВГД на нормальных цифрах, периодически меняя их. При длительном применении эффективность лекарственных средств может снижаться. Поэтому используют весь огромный спектр медикаментозного лечения.
Помимо глазных капель назначают препараты, улучшающие мозговое кровообращение, улучшающие работу нервной ткани, витамины. А также физиотерапию, включающую электростимуляцию зрительного нерва, магнитотерапию и лазерную терапию.
Когда никакие капли не помогают, переходят к другим этапам лечения — хирургическому или лазерному.
Суть хирургического метода, точнее микрохирургического, — создать дополнительный путь оттока внутриглазной жидкости для того, чтобы нормализовать ВГД. Если возможно, вместо хирургического ножа применяют лазер — пунктируют коллектор, чтобы жидкость лучше покидала глаз.
В идеале начинают с медикаментов (капель), затем при привыкании и недостаточном эффекте используют лазерное или хирургическое лечение.
Основные виды лазерного лечения:
— лазерная иридэктомия — формирует отверстие в радужке; показана для лечения пациентов при закрытоугольной глаукоме или очень узком угле передней камеры. Лазер делает маленькое отверстие размером с булавочную головку в верхней части радужки и таким образом улучшает отток водянистой влаги через угол передней камеры. Это отверстие скрыто верхним веком, благодаря чему внешне незаметно;
— трабекулопластика — применяется при открытоугольной глаукоме, улучшает проницаемость трабекулы — одного из элементов дренажной системы глаза. Лазер не создаёт новых дренажных отверстий, а стимулирует эффективную работу системы оттока.
Наиболее широко применяемые способы микрохирургического лечения:
— трабекулэктомия — формируют новый путь оттока жидкости под конъюктиву, а оттуда жидкость будет впитываться кровеносными сосудами глазного яблока;
— циклокоагуляция — уменьшается продукция водяной влаги.
Ещё раз подчеркну: какой из этих методов будет выбран данному больному, решает врач-офтальмолог.
В Красноярске все эти методы давно и успешно применяются. Но очень часто больные обращаются к врачам с запущенными формами глаукомы. Тогда этап медикаментозного лечения очень короткий и сразу — хирургическое лечение. Хочу подчеркнуть, что все виды лечения глаукомы не восстанавливают зрение, а только предупреждают его потерю. Что касается многочисленных народных средств лечения глаукомы — в Интернете можно найти множество рецептов лечения глаукомы отварами и настойками трав, витаминами, различными примочками и т. п., — офтальмологи не случайно крайне отрицательно относятся к подобным советам. Мой опыт доказывает, что они неэффективны. Пациенты только тратят драгоценное время, тогда как заболевание прогрессирует. К большому сожалению, ежегодно около 100 красноярцев становятся инвалидами по зрению, из них 40 человек — абсолютно слепыми. Это результат позднего обращения к врачам. Чем раньше больной глаукомой обращается к офтальмологу, тем эффективнее помощь.
Профилактика глаукомы у здоровых — это прежде всего ежегодные профилактические осмотры у офтальмолога, особенно после 40 лет. И не надо самому подбирать себе очки, обратитесь к врачу.
Помните! При случайно замеченном, даже незначительном снижении зрения, появлении необъяснимого тумана, радужных кругов и прочих непонятных оптических эффектов перед глазами, лёгких болей в глазу необходимо немедленно обратиться к врачу-офтальмологу.
В ТЕМУ
Если не лечить глаукому, слепота наступает через четыре-пять лет после появления первых признаков. А больные с глаукомой должны чётко знать, чего нельзя делать, чтобы не спровоцировать ухудшение болезни.
НЕЛЬЗЯ!
— переутомляться,
— постоянно находиться в стрессовой ситуации на работе и дома,
— работать в наклон,
— трудиться в горячем цехе,
— долго находиться в темноте, тем более читать или шить в тёмной комнате при плохом освещении,
— носить тёмные очки,
— мыть голову горячей водой,
— носить одежду, которая может затруднять кровоток в области головы: тугие галстуки и воротники;
— пить большое количество воды: ограничить до полутора литров в сутки;
— есть острую, солёную, жареную пищу,
— пить крепкий чай и кофе,
— алкоголь, особенно пиво.

















