Трансплантация донорского органа: репортаж из операционной и истории тех, кто получил второй шанс
Мы увидели, как происходит пересадка сердца.
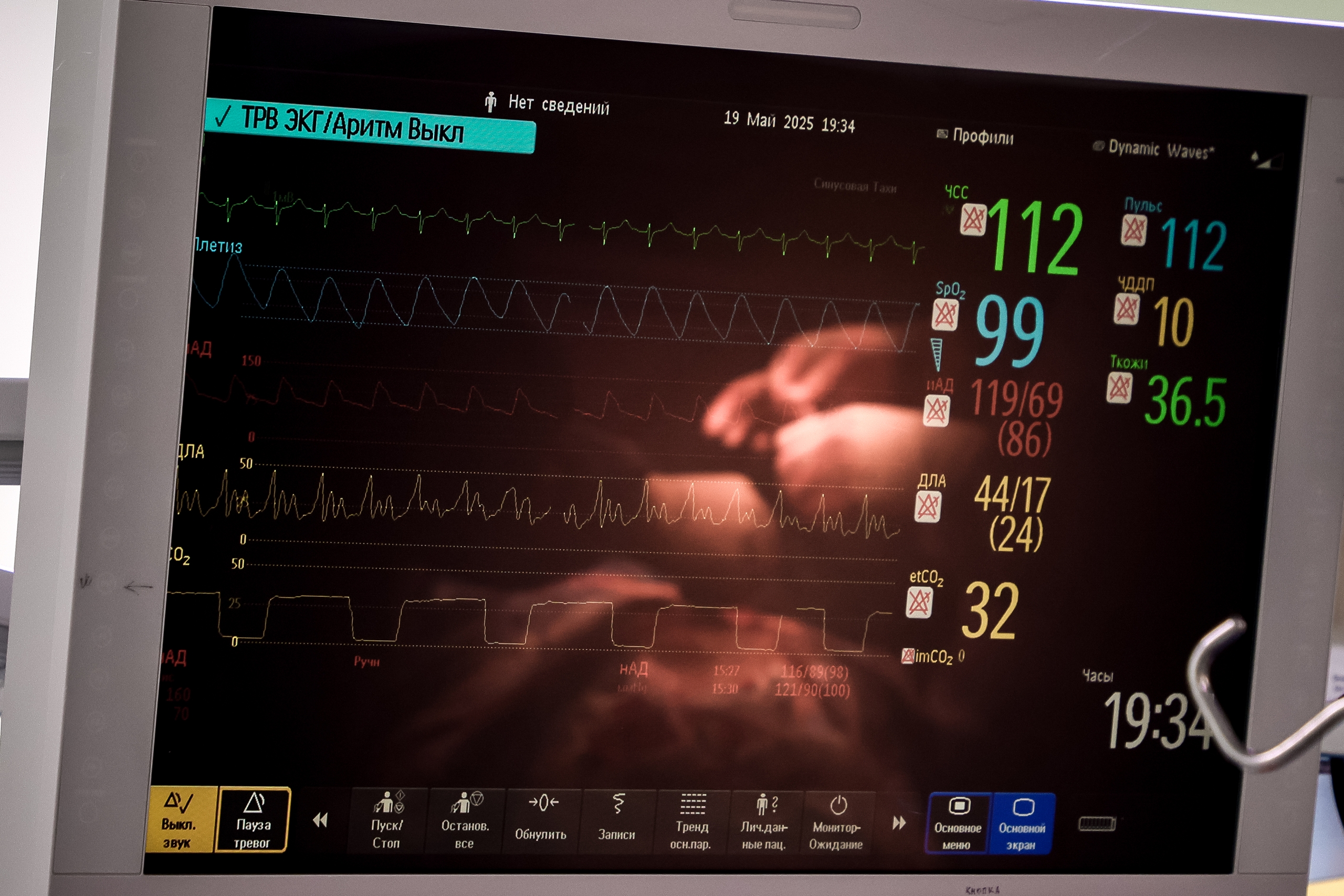
Самый волнительный момент: застучит? Сердце начинает быстро биться. Как будто волнуясь, оказавшись в новом теле. Чувствуется, как в операционной спадает напряжение. И продолжается чёткая ответственная работа… Нам очень повезло: мы увидели, как происходит пересадка сердца.
Повезло по нескольким причинам. Во-первых, запланировать такую операцию невозможно: никто не знает, когда появится донорский орган. Дежурная бригада готова приступить к работе в любое время суток. Во-вторых, за девять лет работы специалистов краевой клинической больницы это вторая операция, проходящая днём. Обычно трансплантации начинаются поздним вечером или ночью: слишком сложная и многоэтапная работа предшествует тому, когда хирург зайдёт в операционную.
Считая по минутам
В холле кардиохирургического отделения ждём, когда реципиента доставят в операционную. Специалисты просчитывают действия буквально по минутам. Ведь в другом блоке в это время будут работать с донором. Помимо пересадки сердца, запланирована трансплантация почек и печени. Второй шанс сегодня получит не один человек.
— С утра начался процесс констатации смерти мозга у донора. Все этапы этого процесса чётко прописаны. Мы видим только безымянный протокол с параметрами органов, — рассказывает кардиолог Ирина Утьманова. — Если первый этап констатации пройден, начинаем работать. Узнаём группу крови, рост, вес донора. Смотрим, кто из листа ожидания может быть реципиентом. Сравниваем иммунологические показатели крови, оцениваем возможные риски: как быстро организм распознает чужеродный орган, может ли возникнуть отторжение.
На этот раз реципиент оказался совсем рядом — он уже находился в кардиологическом отделении больницы. Некоторое время назад ему стало совсем плохо, без пересадки сердца счёт шёл на дни…
— Провели анализы, проверили совместимость. Поговорили с пациентом, он подписал согласие на операцию: изъявил волю в присутствии нескольких специалистов. А дальше началась подготовка как на обычную кардиохирургическую операцию, — поясняет Ирина Васильевна.
Домой пойдём сегодня
У каждого органа — своё время ишемии (период, в течение которого он может находиться без кровоснабжения без риска повреждения. — Ред.). Для сердца, после того как его пропитают специальным защитным раствором, этот промежуток составляет всего четыре часа. Именно столько должно пройти с момента, как его поместят в консервант и оно снова забьётся в новом теле. Исходя из этого каждый хирург ориентируется, сколько времени ему потребуется на изъятие сердца у реципиента.
Становится известно: в 15:20 донора привезут в операционную, начнётся изъятие органов. Мы также спускаемся в операционный блок, переодеваемся, тщательно моем руки. Реципиент уже на операционном столе, анестезиологи дали наркоз.
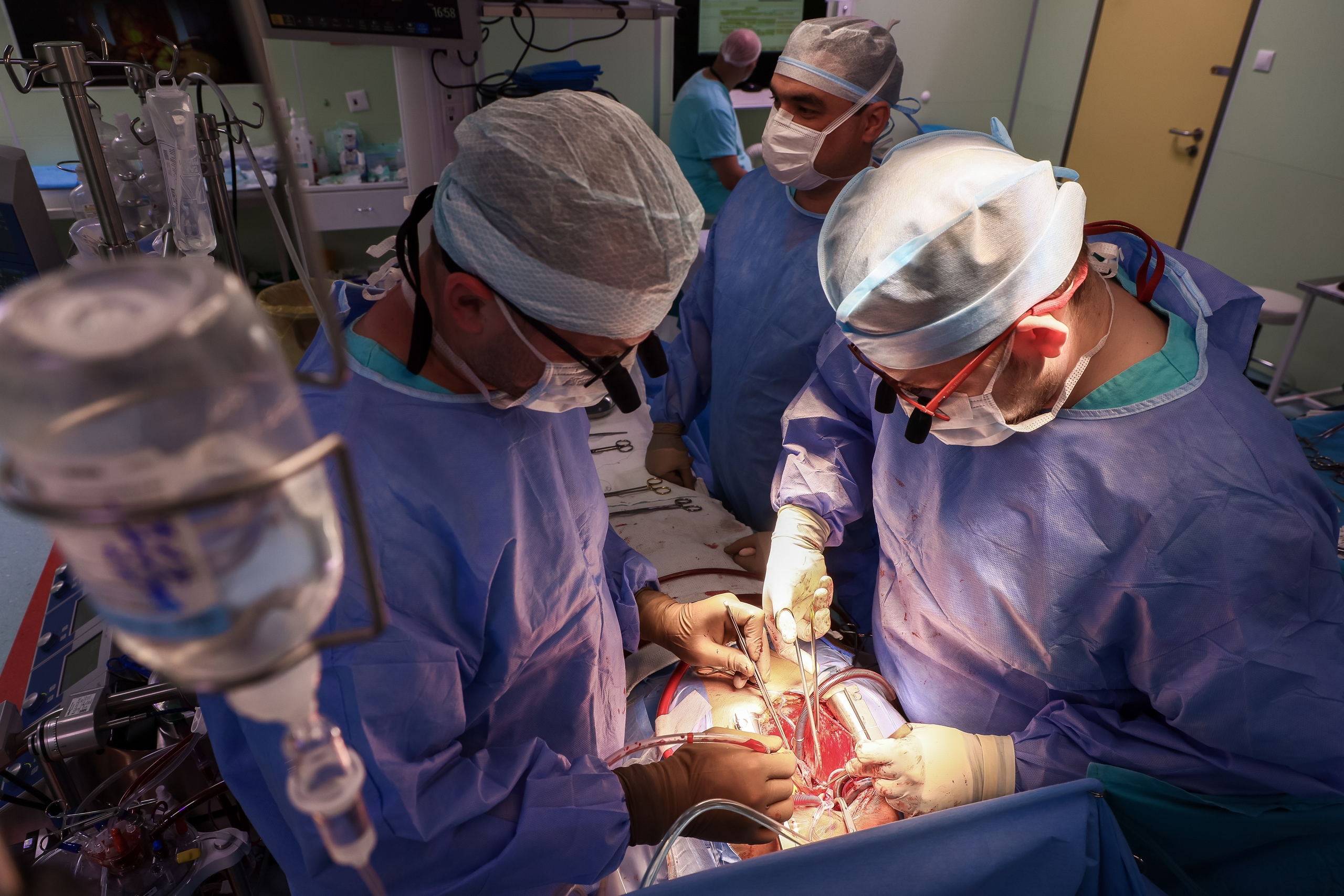
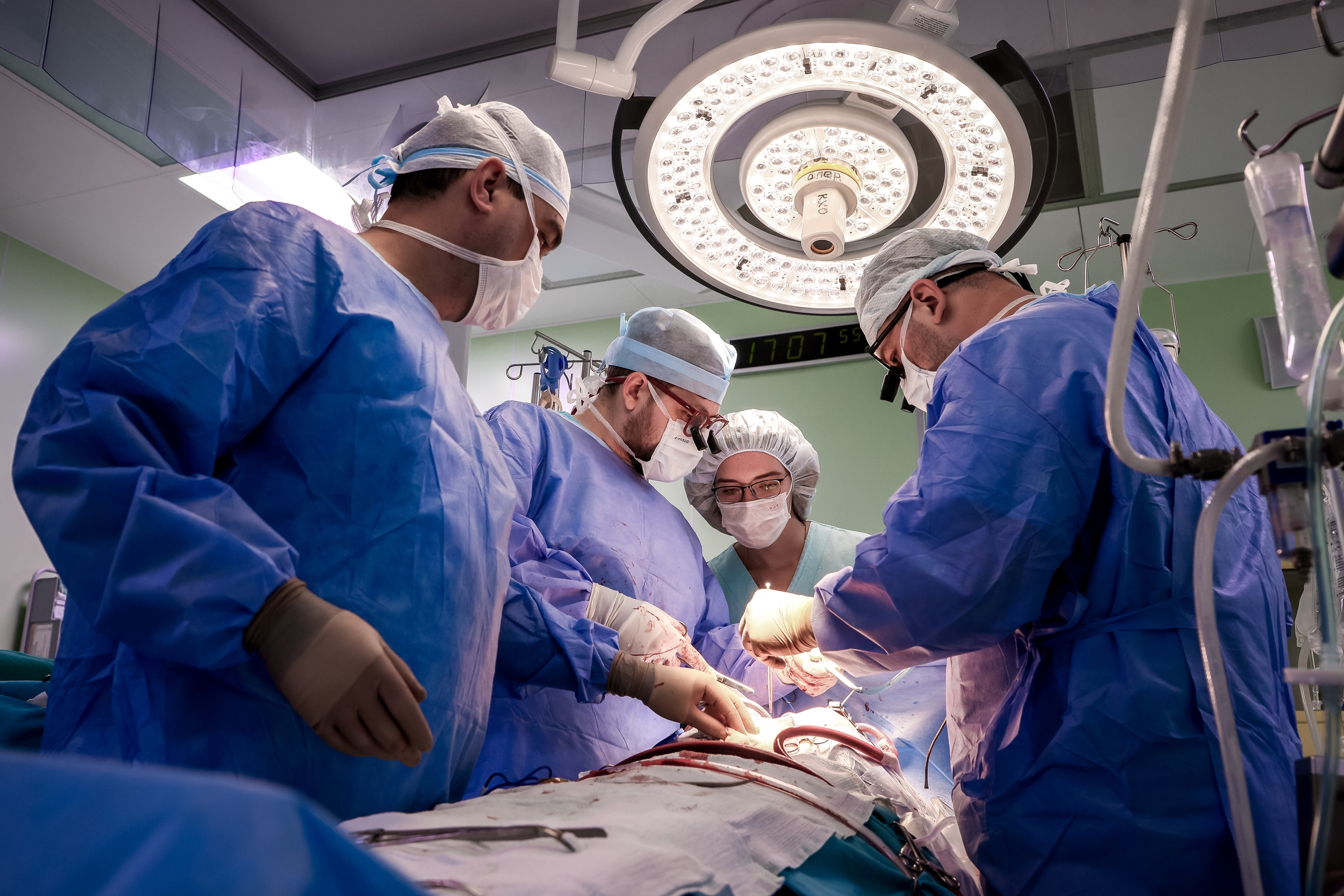
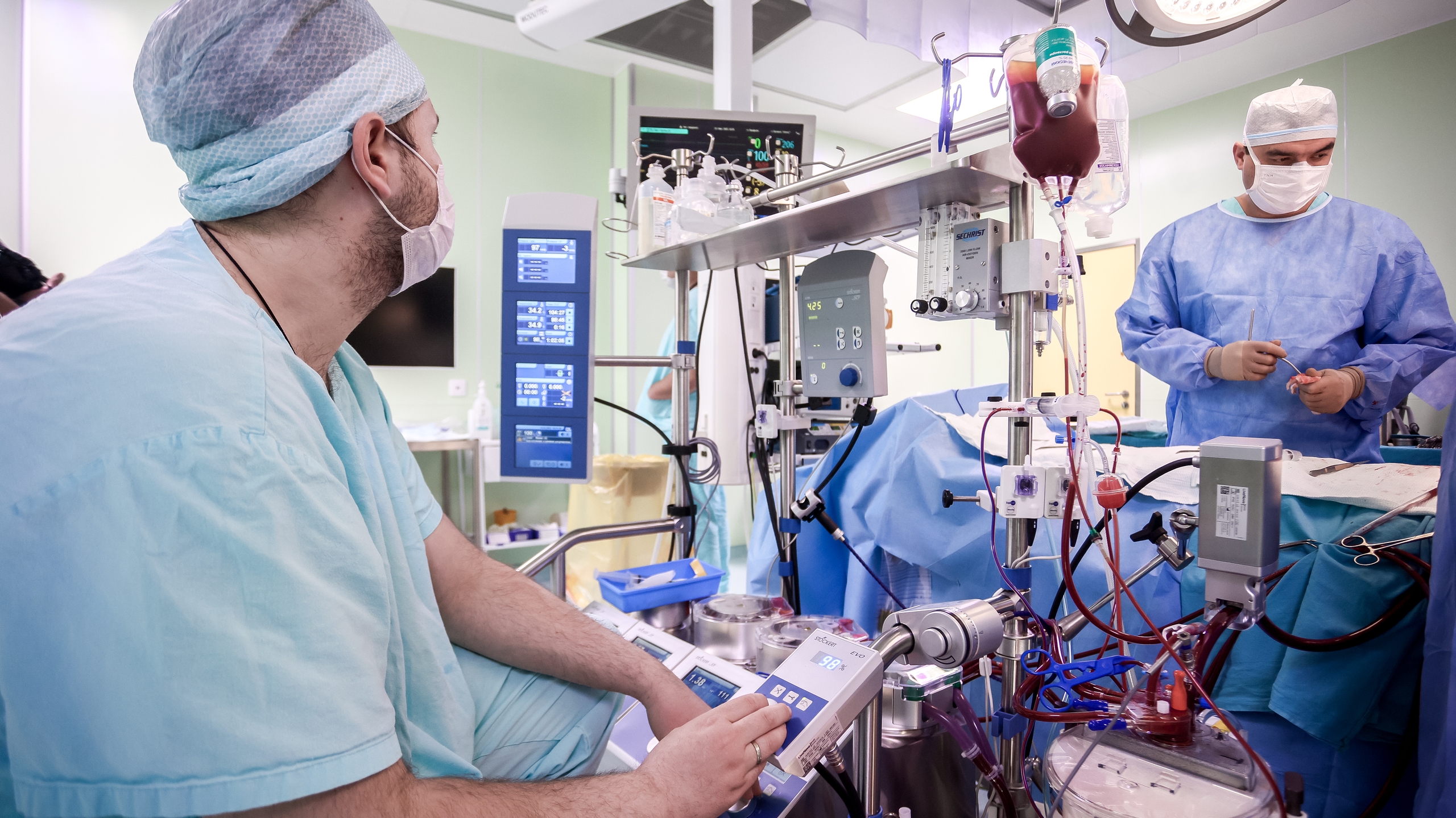
Пространство поделено на зоны. Мониторы, пульты управления, столы с инструментами… Своя зона ответственности у каждого специалиста, одновременно в операционной находятся порядка десяти человек.
Пациента подключают к аппарату искусственного кровообращения. Простыми словами: временно это оборудование перекачивает кровь вместо сердца. Центральная и периферическая нервные системы реципиента практически полностью отключены. Специалисты поясняют: да, это большой шок для организма, но иначе можно потерять больного от биохимических изменений, которые будут проходить в центральной нервной системе.
Сегодня трансплантацию проводит Павел Ерахтин, это его личная 12-я пересадка сердца. Рядом его ассистент Александр Певнев. Он внимательно следит за манипуляциями кардиохирурга, передаёт нужные инструменты, уже без просьб понимая, что в данный момент требуется доктору. Также чётко и слаженно действуют анестезиолог-трансфузиолог Сергей Тыченко и его медицинская сестра. Ещё одна медсестра работает с анестезиологами-реаниматологами, сегодня их двое — братья Артём и Александр Гордеевы.
Раз в полчаса идёт сбор анализов, результаты приходят практически мгновенно. Специалисты следят, чтобы все параметры были в норме. Данные вносят в карту реципиента.
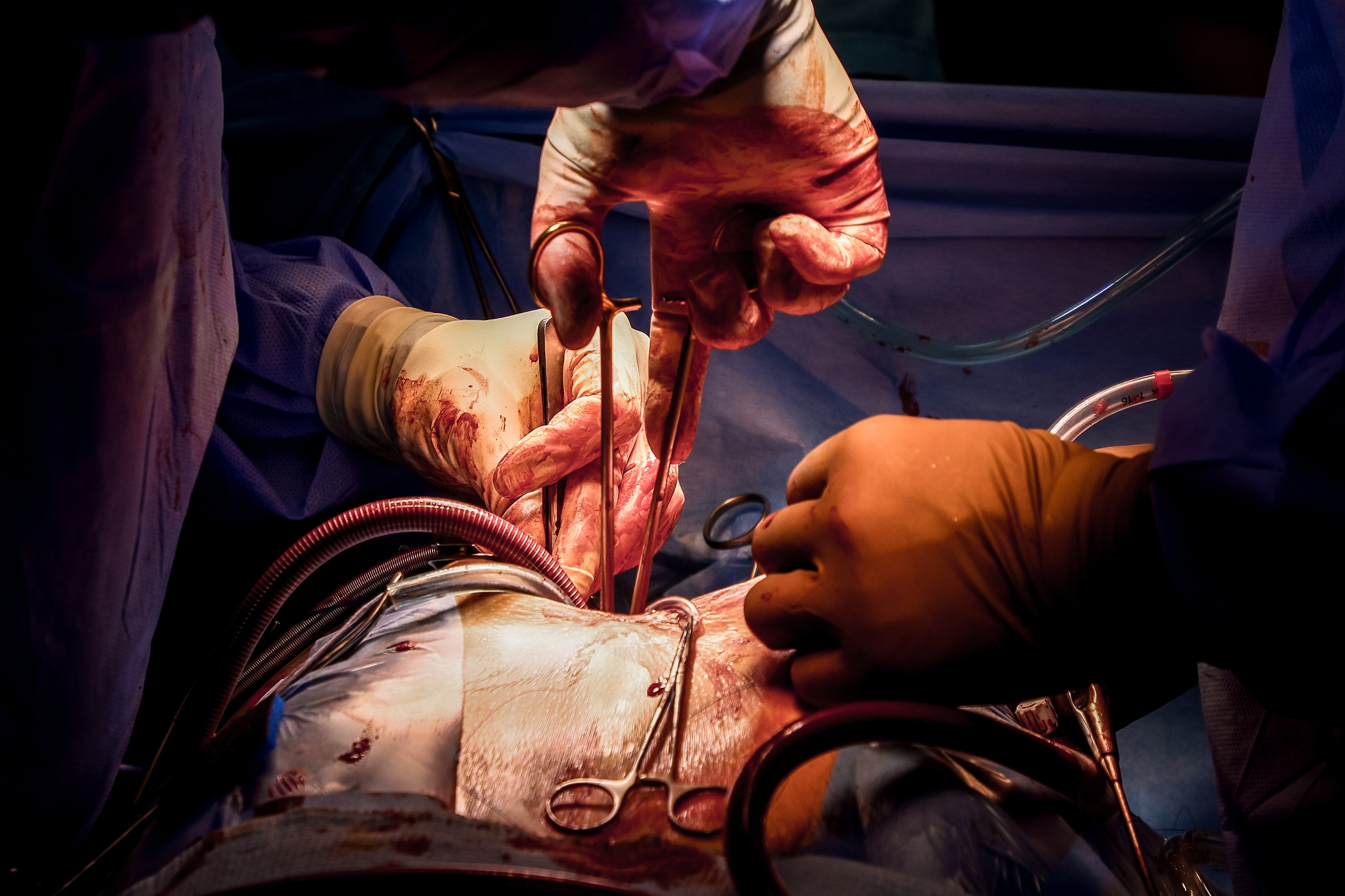
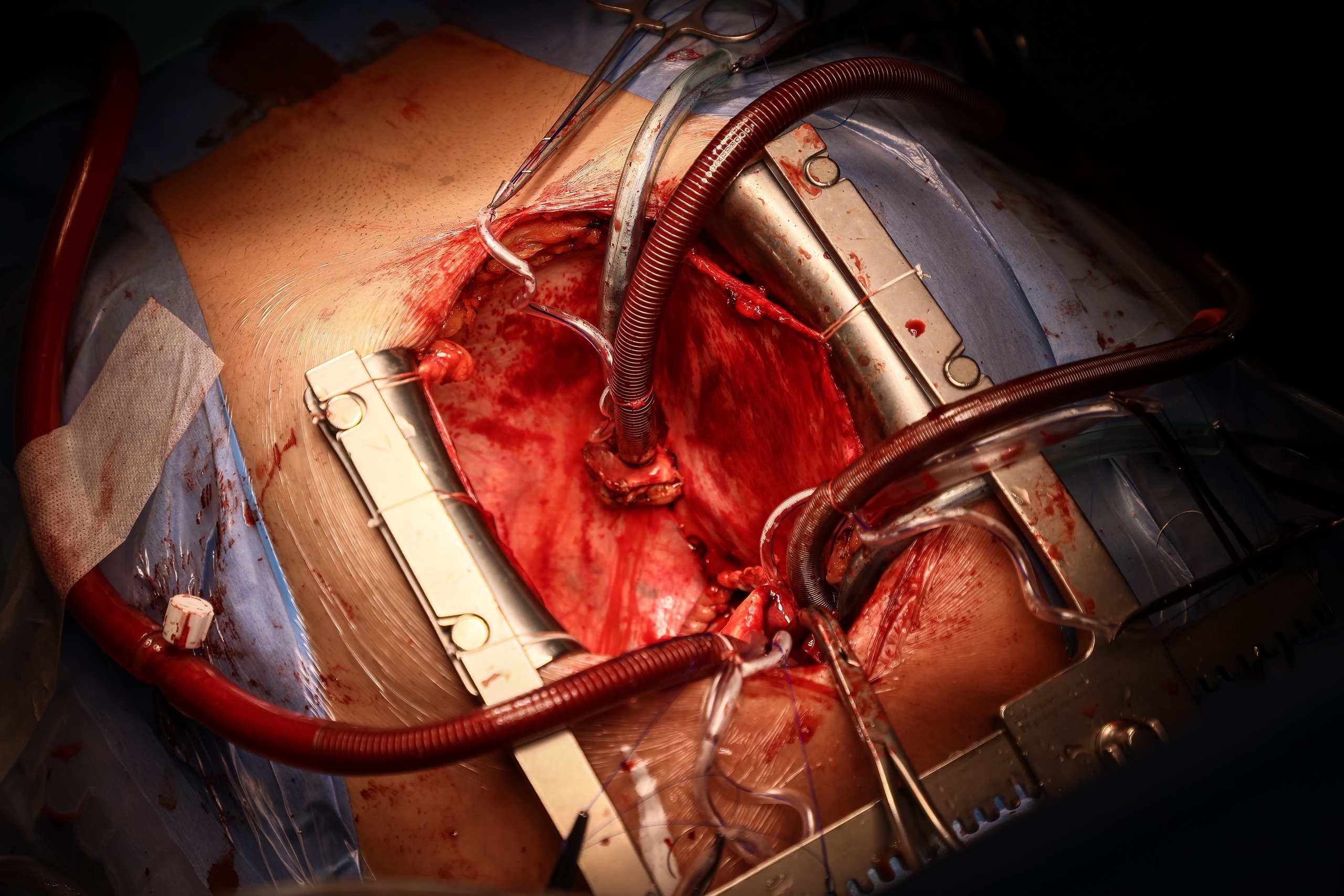
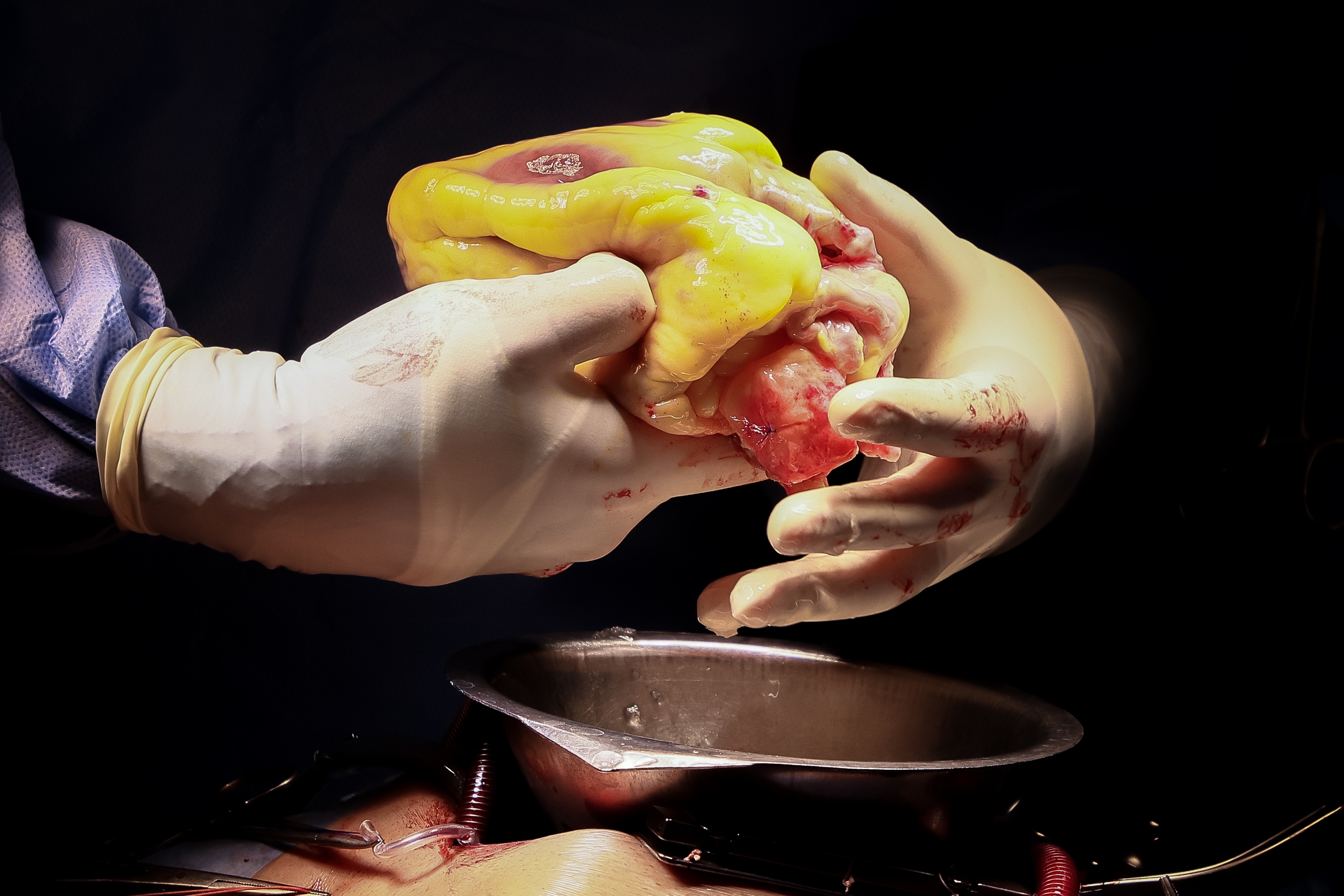
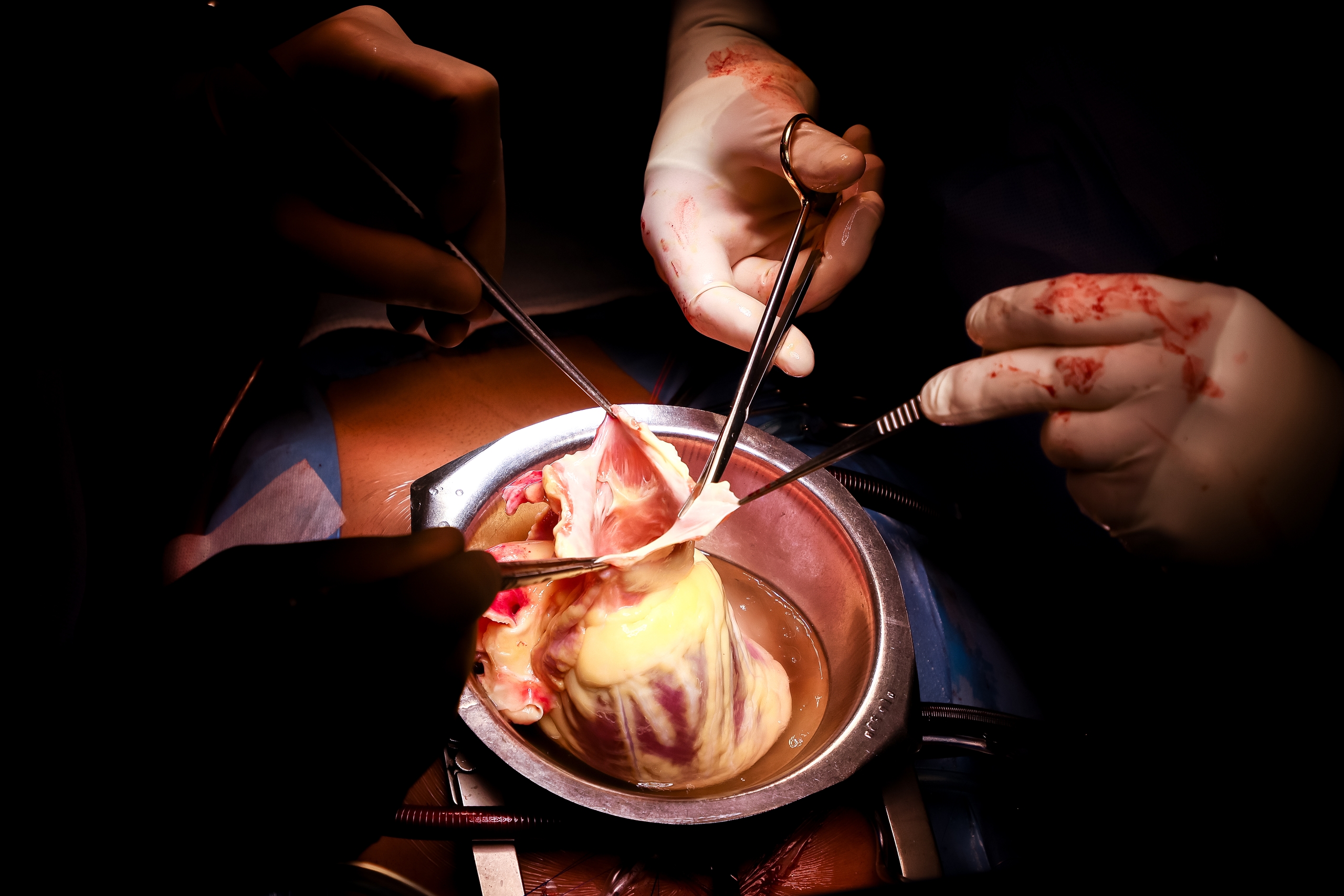
16:56. Старое сердце изъято. Лежит на металлическом лотке. Страшно ли нам, далёким от медицины людям, наблюдать все эти манипуляции? Совсем нет, побеждает интерес.
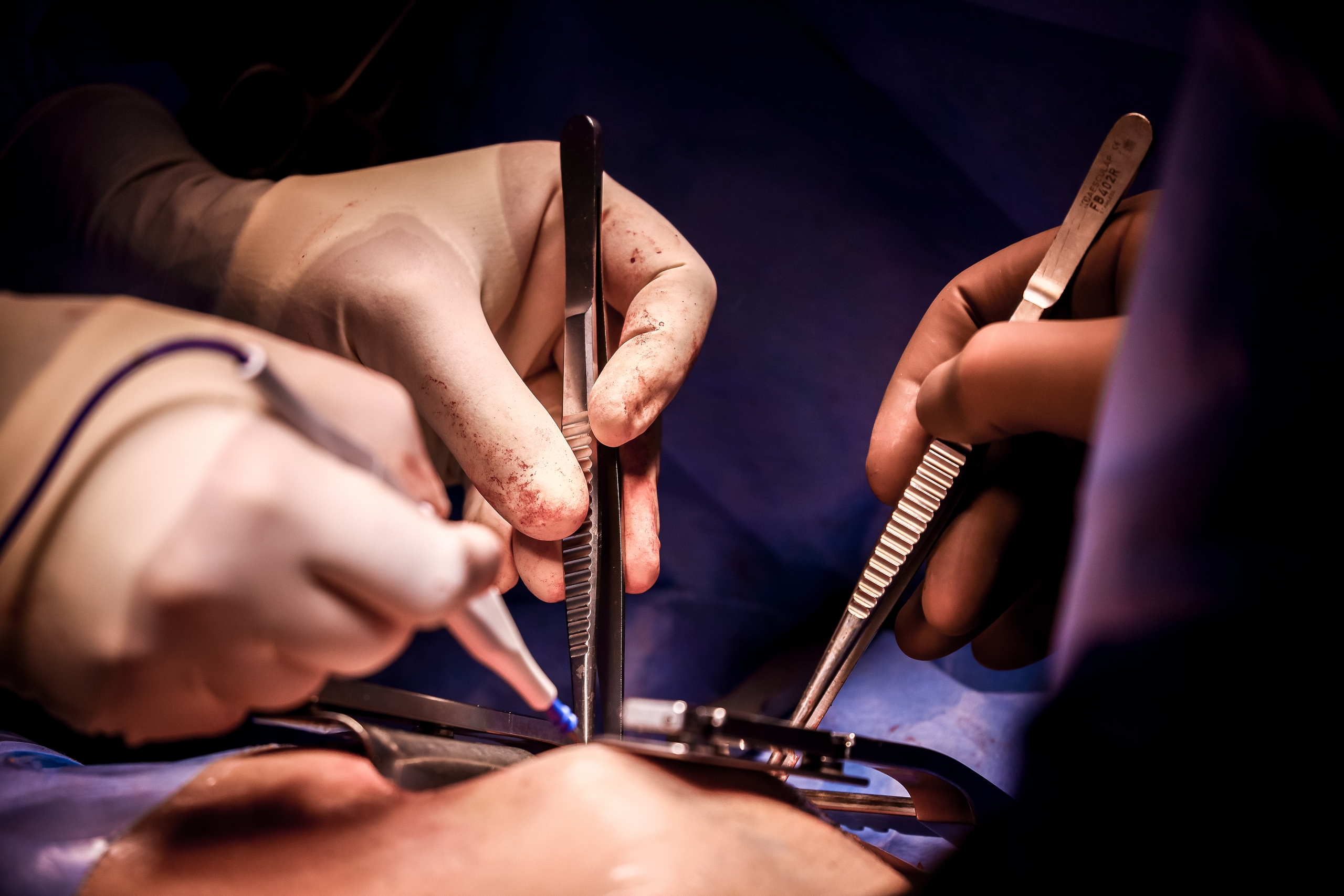
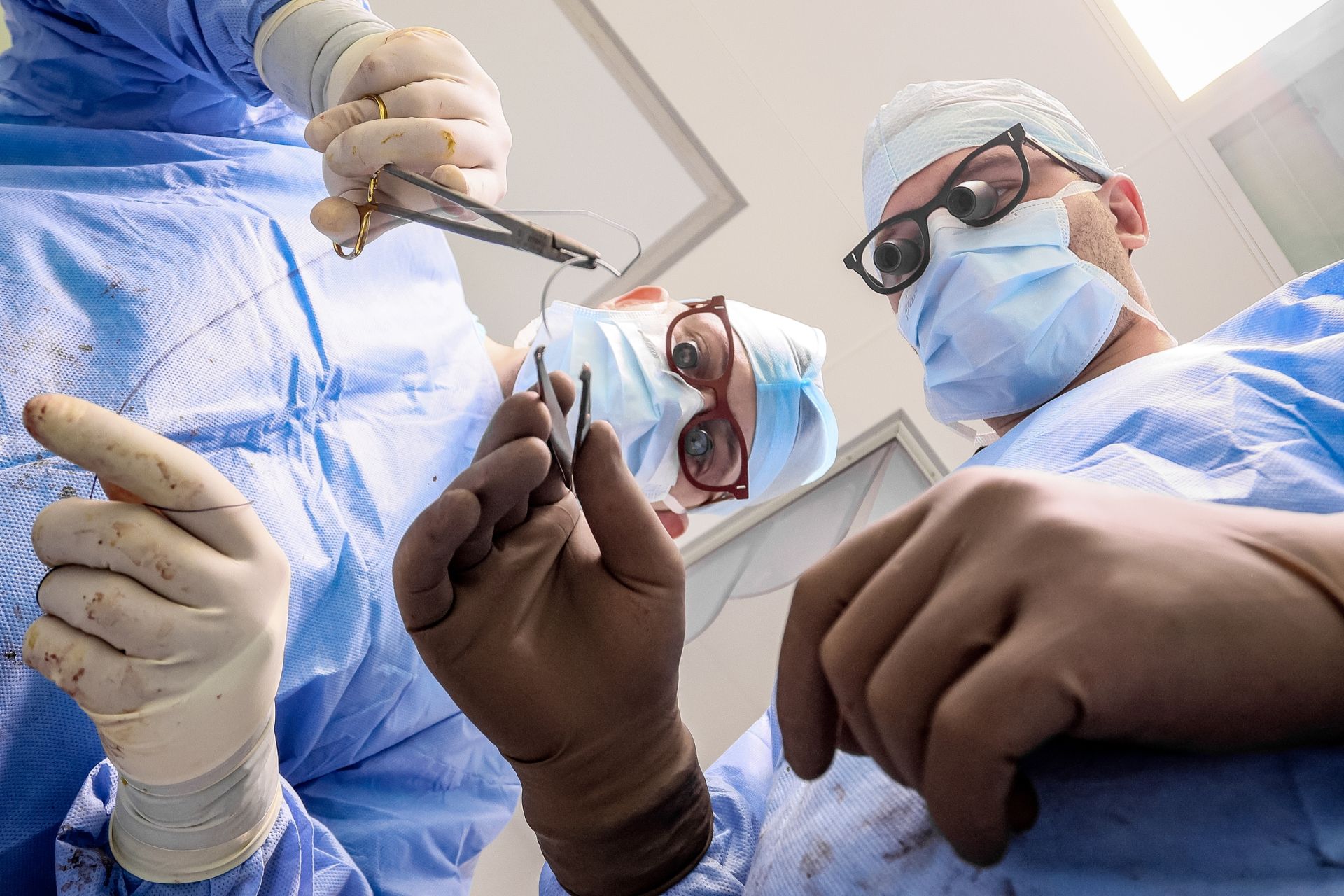
В операционную заносят контейнер, внутри — ещё одна ёмкость. Донорский орган находится в специальном пластиковом пакете, заполненном консервантом. Хирург вкладывает сердце в грудь пациента. Делает аккуратные крепкие швы: стежок за стежком соединяет новый орган с венами, аортой.
— Прямо к желудочкам прикрепляют электроды электрокардиостимулятора, провода выходят наружу. Это временная мера, через несколько дней их убирают, — поясняет происходящие Ирина Утьманова. — При необходимости электрокардиостимулятор помогает сердечку работать первое время. Но он может и не пригодиться. Вообще сердце имеет свою электрическую систему, которая его заводит.
Наступает самый волнующий момент. Кровь поступает к новому сердцу, секунды… и оно начинает биться самостоятельно. Помощь электрокардиостимулятора не потребовалась. К слову, так бывает далеко не всегда.
Ощущения удивительные: видишь технологичный процесс, понимаешь, что это медицинские манипуляции и всё происходящее вполне объяснимо. И одновременно чувствуешь волшебство. Кажется, что сердце привыкает, узнаёт себя в новом теле.
18:33. Специалисты фиксируют восстановление сердцебиения на первой минуте. Операция продолжается. Хирург закрывает грудную клетку, поэтапно накладывает швы.
В 19:42 Павел Ерахтин выходит из операционной. Что чувствует врач, когда сердце начинает биться?
— Значит: сегодня пойдём домой, — улыбаясь, говорит хирург. — На самом деле, на этой пересадке была очень короткая ишемия — около 84 минут, а у реципиента — хороший гемостаз. Поэтому сердце сразу запустилось. Закончили всё, что нужно было сделать руками. Теперь начинается неприятный период ожидания.
Из операционной реципиента перевозят в реанимацию. Там он будет находиться под круглосуточным наблюдением анестезиологов-реаниматологов, постовых медсестёр и санитарок.
— На третьи — седьмые сутки проведём эндомиокардиальную биопсию: возьмём кусочек ткани из полости правого желудочка, чтобы посмотреть, есть ли инфекция или отторжение, — рассказывает Ирина Утьманова.
Если всё в норме, пациента переведут в отделение кардиохирургии. Процесс восстановления в стационаре занимает от двух недель до четырёх месяцев. Всё индивидуально.
Начать новую жизнь
— На конец сентября мы выполнили уже 11 трансплантаций сердца, — рассказывает Павел Ерахтин. — Общий план на весь год — 12, скорее всего, перевыполним его. Дай Бог, всё получится, финансовые возможности для этого есть.
Такой показатель — рекорд для краевой больницы и, в принципе, для регионального центра.
— Конечно, за цифрами никто не гонится. Это приятный бонус. Отрадно понимать, что смогли в условиях ограниченной донорской базы с учётом тяжести реципиентов помочь такому количеству людей. Они дождались и получили орган, который позволит им начать новую жизнь, — подчёркивает кардиохирург. — Добиться такого результата смогли благодаря слаженной работе донорской службы, всей трансплантологической команды и поддержке со стороны заведующего нашим отделением Андрея Владимировича Пустовойтова и главного врача Егора Евгеньевича Корчагина. Собрались люди, которым важны пациенты.
“Забери мой спиннинг”
— Чем больший опыт получаем, тем больше условных ограничений с себя снимаем. На самом деле, в медицине нет дня, когда ты закончил учиться. Если решил, что хороший доктор, можешь уходить из профессии, — говорит Павел Ерахтин.
В этом году впервые в больнице провели пересадку сердца 67-летнему пациенту. “Да, есть условные ограничения: реципиентов старше 65 лет в лист ожидания не включать. Но нельзя ориентироваться на сухие цифры, надо смотреть на пациента. Учесть его соматические заболевания. Понимать, на что он и его родственники готовы. Всё оценить и принимать решение. Ведь трансплантация сердца требуется не только молодым людям с сердечной недостаточностью”.
Самого возрастного пациента также оперировал Павел Ерахтин.
— Пересадку мне сделали 30 апреля, — рассказывает Николай Георгиевич, пациент кардиохирургического отделения. — До этого я много обследовался, лечился, мне диагностировали сердечную недостаточность. Терапия не помогала. Одышка усиливалась, сначала возникала только при ходьбе, потом — практически при любых движениях. Стали сильно болеть ноги и шея. Чем дальше, тем хуже. Ирина Васильевна рассказала про пересадку. Я согласился.
Сложность состояла в том, что Николай Георгиевич живёт в Кодинске.
— Когда врачи сказали мне, что переходим в режим ожидания и надо быть рядом, переехал в съёмную квартиру в Красноярске. Ждал всего три месяца, — вспоминает пациент. — Никаких сомнений не было. Без трансплантации меня ждало незавидное будущее, год-два от силы жизни в мучениях. Убогое доживание. Настроил себя: всё будет хорошо, ведь так сказали врачи. Проснулся после трансплантации: живой, здоровый.
Николай Георгиевич отмечает: прежде всего изменилось качество жизни. “Теперь я могу заниматься обычными домашними делами. До бесконечности благодарен врачам за это”, — говорит он.
— Врачи дали жизнь не только ему, но и нам. Вернули радость семейной жизни, — говорит Светлана, дочь Николая Георгиевича. — На фотографиях перед операцией он будто привидение: кожа бледно-синяя. Сейчас с розовыми щеками, улыбается. Столько планов, эмоций. Знаете, когда я поняла, что всё будет хорошо? Папа — заядлый рыбак. Когда его перевели из реанимации, отправил сообщение: “Забери из доставки мой спиннинг”.
Кардиолог Ирина Утьманова рассказывает: до операции Николай Георгиевич мог только передвигаться по квартире. Но у него было огромное желание жить. “В таком возрасте он уехал из дома на съёмную квартиру. Часто переезд становится проблемой для молодых людей, причиной отказаться. Здесь же человек не видит проблем, сразу пытается найти их решение, — говорит Ирина Васильевна. — Он дал нам поверить: возраст — относительное противопоказание. Медицинских противопоказаний у него не было, технически операция прошла легко, и послеоперационный период не был тяжёлым. Николай Георгиевич — дисциплинированный пациент. Он работает над собой, а восстановление — совместный с реабилитологами труд. Реципиенты учатся правильно дышать, подниматься, двигаться. Ответственный человек, он не давал себе и нам никаких сомнений. Сейчас сам готовит, гуляет со специальными часами — считает километраж, записывает объём выпитой воды. Приятно, что крайне ценный донорский орган достался тому, кто так бережёт его и ценит. Николай Георгиевич смог изменить наше отношение к возрасту. И теперь можем дать надежду большему количеству пациентов”.
— Строго соблюдаю все рекомендации врачей, я же не враг себе. Кто перенёс реанимацию, ценит жизнь, свой организм. Ведь его ресурс не бесконечен, — напоминает Николай Георгиевич. — В Кодинске живём не в такой цивилизации, и для многих трансплантация — дело незнакомое. Многие удивляются: как так — сердце перешить? А вот такие у нас технологии. Я спрашивал у врачей: “Чьё у меня сердце?” Ответили: “Не знаем, и ты себе голову не забивай, легче будет жить”. Хотя другие мне этот вопрос задают.
Ирина Утьманова отмечает: эта тема интересует многих реципиентов.
— Один из пациентов пытался узнать, мужское или женское сердце он получил. Говорит: “Смотрю кино и плачу, так раньше не было”, — рассказывает он. — Сложно сказать, что это связано именно с трансплантатом. Нужно учитывать тяжесть состояния, пережитые операции. Возможно, сказываются накопленные эмоции.
“Заботятся как о ребёнке”
В прошлом году новое сердце получил красноярец Юрий Васильевич. На момент операции ему было 64 года.
— Пять лет назад у меня началась сильная одышка, стали отекать ноги. Я тогда ещё работал, был водителем на МАЗе. Попал в больницу, подлечили. Через год снова повторилось, в итоге диагностировали сердечную недостаточность, — вспоминает Юрий Васильевич. — Мне становилось хуже, были разные больницы, врачи, но никто про трансплантацию не рассказывал. А потом я попал в поликлинику на Аэровокзальной к молодому кардиологу Светлане Сергеевне. Она направила меня в стационар на Маркса, где мне впервые рассказали по пересадку сердца.
В июне Юрий Васильевич завершил полное обследование в краевой больнице. И стал ждать заветного звонка.
— Спросил, как долго? Сказали честно: по-разному, есть те, кто не дожидается… Мне повезло: позвонили уже 14 августа. Дали на сборы 40 минут, — рассказывает он. — Непосредственно перед операцией со мной говорил Павел Евгеньевич. Объяснил, что будет происходить, но даже не упомянул, что пересадку будет делать он. В моём представлении операции такого уровня выполняет маститый профессор моего возраста. А Павел Евгеньевич — такой молодой! В общем, поставили мне два укола, проснулся на следующий день в реанимации.
Юрий Васильевич признаётся: первые пять суток было очень тяжело.
— Сильнейшая боль в груди, весь в трубках. Мог только лежать. А потом боль ушла, — говорит он. — Я не ожидал, что у нас такие врачи бывают, а какие девчонки в реанимации — золото. Так относятся к пациенту — как ребёнку: “Мой родной, мой хороший”. Трансплантацией занимаются невероятные люди, я благодарен каждому!
Это нужно знать!
— Нам сильно не хватает осведомлённости: и населения, и медработников. До сих пор не все знают, что у пациентов с тяжёлой сердечной недостаточностью есть шанс, не надо отправлять их домой доживать, — говорит Павел Ерахтин. — Поэтому и лист ожидания короткий: семь — девять человек.
В практике отделения был случай, когда к докторам брат направил брата. “Младшему брату мы выполнили пересадку несколько лет назад. Когда старший тоже стал задыхаться и отекать, младший отправил его на обследования. А потом сразу позвонил нам: “У него то же самое, что было у меня”, — рассказывает Ирина Утьманова. — Мы дообследовали его, и в самом деле — и старшему брату требуется трансплантация. Предложили встать в лист в ожидания. Он подумал и сказал, что готов пройти этот путь. И детям братьев рекомендовали провериться, скорее всего, у заболевания генетическая причина”.
К сожалению, есть те, кто уходит из жизни, так и не дождавшись донорского органа.
— Каждый раз это большая печаль. Всем докторам говорим: пожалуйста, звоните, мы готовы помогать. Не надо тянуть, лечить до изнеможения. Потом у нас остаётся меньше времени, — поясняет Ирина Васильевна. — За каждого пациента — донора или реципиента — борются до конца. Важна каждая спасённая жизнь, вся наша служба — за жизнь!
Нюанс
Те, кто занимается трансплантацией, понимают: выходных и праздников не существует. В любое время нужно быть на связи и готовым приступить к исполнению обязанностей.
В отделение поступает информация: есть потенциальный донор. Он может находиться в любой точке нашего края. Звонок принят, отсчёт времени пошёл. Всем процессом — от момента выявления донора и до операции по пересадке — руководят врачи-координаторы. Они по минутам согласуют действия бригад, работающих синхронно. Одна из них отправляется на осмотр потенциального донора. Параллельно здесь, в больнице, специалисты подбирают реципиента из листа ожидания.
Донорами становятся пациенты с повреждениями головного мозга, несовместимыми с жизнью. Обширными инсультами, черепно-мозговыми травмами. Соблюдается определённый протокол. Комиссия, в составе которой не только медицинские работники, но и сотрудники правоохранительных органов, должна дать заключение: произошла смерть мозга, пациент может быть донором. Только тогда орган изымают и доставляют в отделение.
В листе ожидания — пациенты с застойной сердечной недостаточностью. Это люди, для которых пересадка — единственный шанс. Они также должны быть готовыми приехать в больницу в любой момент — как только появится подходящий донорский орган.
Автор: Виктория Светловская